AVANT-PROPOS
Mesdames, Messieurs
La sécurité civile est une mission régalienne de l'État en très grande partie exécutée et financée par les collectivités locales :
- l'État est garant de sa cohérence aux plans national et local ; il dirige les secours, imposant, réglementant et n'entendant rien céder ;
- les collectivités territoriales doivent lui en donner les moyens et paient .
La structure veille à la conservation de ses pouvoirs. Départements et communes assurent au quotidien la protection des populations par des services d'incendie et de secours départementalisés en 1996, assumant des dépenses cinq fois supérieures à celles que l'État consacre à la sécurité civile.
À la suite de l'annonce en janvier 2014, par le président de la République, de la suppression des conseils départementaux, s'était posée la question de l'avenir des services départementaux d'incendie et de secours (SDIS) : quelle autorité allait leur succéder ? La mission serait-elle totalement nationalisée ou, maintenue aux collectivités locales, régionalisée, compte tenu de la logique régionaliste du projet général de la réforme alors projetée ? La préservation des départements a réglé la question.
Les collectivités ont financé durant des années la modernisation des casernes, des équipements et le renforcement des effectifs, conférant ainsi aux SDIS un haut niveau de capacité opérationnelle.
Ceux-ci sont aujourd'hui confrontés à un double problème : l'évolution de leur mission initiale - le feu - vers le secours à personne, désormais prédominant dans leur activité, alors qu'ils relèvent en principe de la santé ; la contrainte budgétaire qui les pousse à se réorganiser pour moins dépenser et, surtout, mieux dépenser.
La place désormais prise par le secours à personne et la forte progression des budgets des SDIS jusqu'à ces dernières années - en personnel, en matériel, en immobilier - ont deux origines principales :
- le primat accordé à l'intervention plutôt qu'à la prévention. C'est tout particulièrement le cas pour les incendies de forêt et les inondations ;
- l'évolution du paysage médical marquée par la désertification sur des pans entiers du territoire, la vacance des gardes et le transfert des victimes vers des urgences hospitalières de plus en plus encombrées.
À cela se sont ajoutés :
- la « professionnalisation » du secours, accélérée par la départementalisation ;
- le mode de financement des SDIS apparemment indolore pour les contribuables puisque la participation des communes - plafonnée - et des départements est sans traduction visible sur la feuille d'impôt.
Services de proximité, les SDIS ont effectué les missions délaissées par d'autres, tout particulièrement en matière de secours à personne. Ils ont pu le faire tant que leur budget le permettait : la sécurité n'a pas de prix...
Si ce système a montré son efficacité, il atteint aujourd'hui ses limites.
Le secours à personne, dans le contexte territorial actuel, souffre de plusieurs maux : imparfaite coordination des responsabilités, organisation non optimale du service public, difficultés de mise en oeuvre... La multiplicité d'acteurs aux moyens financiers divers, aux logiques institutionnelles et à la culture différentes, les « ratés » de la coordination les expliquent en partie. Ainsi, il n'y a pas de lien entre le ministère de la santé qui a ses propres exigences, souvent d'ailleurs guidées par un souci d'économies, les SDIS et la sécurité civile. Un ménage à trois qui ne va pas sans difficulté.
Cette situation s'explique largement par le fait que les pompiers ont été amenés à faire ce que les autres ne faisaient pas :
- parce qu'ils n'en avaient ni la volonté ni les moyens ;
- parce que les SDIS détenaient ces moyens et que les besoins étaient réels.
Sur fond de réglementation dépassée s'est ainsi installé un ordre permettant d'assurer un service de qualité en ne bousculant ni les habitudes, ni les pouvoirs, ni les prérogatives.
En matière de secours à personne, les pompiers, théoriquement, interviennent seulement en appui ou à défaut. Ce n'est pas ce qui se passe et, en raison de la mise en coupe réglée financière des collectivités locales, ce n'est plus possible. La logique voudrait donc que l'on redéfinisse les responsabilités et le financement.
Qui doit faire quoi ? Qui paie et qui commande ?
C'est la notion d'intervention sur « carence », source de conflits et de dépenses, qui doit être remise en cause. Même celles d' «urgence » et de « départ réflexe » ne signifient plus grand chose.
De deux choses l'une :
- ou les SDIS sont des supplétifs du système d'intervention du ministère de la santé et il faut alors qu'ils cessent la plupart de leurs activités de secours à personne ;
- ou, les choses et les territoires étant ce qu'ils sont, il faut redéfinir les responsabilités et dire qui doit faire quoi, éventuellement selon les lieux.
On ne sortira pas des impasses de l'organisation actuelle par un perfectionnement progressif - les réformes successives déjà intervenues ont démontré leurs limites -, par un règlement à la marge et consensuel du problème. L'exemple des plateformes communes des appels d'urgence le démontre : leur succès tient aux personnes et aux circonstances. Mais il n'a aucune chance de se généraliser sur un mode volontaire, chacun ayant d'excellentes raisons de maintenir les choses en l'état.
Ce n'est ni l'intelligence, ni la bonne volonté, ni la générosité des acteurs qui font défaut, mais la volonté de l'État d'aborder le problème en face et de le régler. Ne serait-ce qu'en mettant de l'ordre dans les attributions des différents ministères.
Beaucoup de recommandations ont déjà été adoptées, même des habilitations à modifier la législation... Si des réorganisations et des choix sont intervenus, c'est sous la pression budgétaire et non en fonction d'une analyse globale des besoins réels selon les territoires et les moyens des acteurs.
On reste dans le bricolage permanent !
Il importe donc de déterminer qui fait quoi en matière de secours à personne - d'autant que la santé est très à cheval sur ses prérogatives - si on veut faire cesser les querelles de frontières et des blocages qui n'ont d'autre raison d'être que les querelles de pouvoirs.
Tel est l'objet de ce rapport qui, tout en tenant compte des réalités et des pesanteurs qui ne disparaîtront pas en deux jours, appelle à une simplification et à une clarification de l'organisation et des compétences des différents acteurs.
Au-delà, restera à revoir notre attitude face au risque et à trouver des réponses de fond à l'évolution du paysage médical. Vaste programme !
D'autant que le poids des habitudes, les enjeux de pouvoirs de la base au sommet - à moins que ce ne soit l'inverse - n'incitent pas vos rapporteurs à se faire d'illusions sur le devenir de leurs propositions pour une réforme improbable.
Afin de connaître la réalité de la charge du secours à personne pour ces services et la réponse apportée pour y faire face, ils ont interrogé l'ensemble des 97 SDIS. Les très nombreuses réponses - 85 - qui leur sont parvenues, ainsi que la richesse des observations qui les complétaient, sont une contribution essentielle à leurs travaux.
Que les responsables des services d'incendie et de secours qui ont accepté d'y contribuer trouvent ici l'expression de leur profonde gratitude, de même que l'ensemble des personnes rencontrées (élus locaux, préfets, services de l'État, personnels des SDIS et des SAMU, ambulanciers...) au cours de leurs auditions au Sénat comme lors de leurs déplacements sur le terrain.
I. DES SERVICES DÉPARTEMENTAUX D'INCENDIE ET DE SECOURS EN MUTATION : ENTRE ÉVOLUTION DES MISSIONS ET CONTRAINTE BUDGÉTAIRE
Depuis la loi du 3 mai 1996 1 ( * ) , la sécurité civile est organisée localement en services départementaux d'incendie et de secours (SDIS).
|
97 SDIS 2 ( * ) Établissement public dont le conseil d'administration est présidé par le président du conseil départemental, le SDIS est organisé en centres d'incendie et de secours. Il comprend un service de santé et de secours médical. Lui est affecté le corps départemental des sapeurs-pompiers composé de professionnels appartenant à la fonction publique territoriale 3 ( * ) et de volontaires relevant des corps communaux ou intercommunaux des centres d'incendie et de secours. En 2015 4 ( * ) , étaient recensés 40 966 sapeurs-pompiers professionnels, 193 656 sapeurs-pompiers volontaires répartis dans les 6 897 centres d'incendie et de secours implantés sur l'ensemble du territoire national, eux-mêmes classés en 332 centres de secours principal (CSP), 2 633 centres de première intervention (CPI) intégrés, 2 773 centres de secours (CS) et 1 277 centres de première intervention (CPI) non intégrés au service départemental. Le maire, en vertu de son pouvoir de police générale, dirige les opérations de secours sur sa commune. Quand l'accident, le sinistre, la catastrophe dépasse les limites communales, la compétence est transférée au préfet de département. |
Au fil des ans, les SDIS ont connu une double évolution : en premier lieu, alors que la départementalisation de 1996 a conduit au renforcement des moyens en personnels et en matériels de la sécurité civile, les services ont subi le contre coup, ces dernières années, des réductions budgétaires des collectivités ; en second lieu, le coeur de métier des pompiers, la lutte contre les incendies, a été remplacé par le secours à personne qui constitue désormais leur activité essentielle.
A. UNE ÉVOLUTION DE L'ACTIVITÉ DES SDIS VERS LE SECOURS À PERSONNE
Les services d'aide médicale urgente (SAMU) et les structures mobiles d'urgence et de réanimation (SMUR) sont les acteurs essentiels de l'aide médicale urgente.
Les transporteurs sanitaires privés lui apportent également un concours.
Depuis plusieurs années, émerge un troisième acteur, les SDIS.
Plusieurs facteurs permettent de comprendre la place désormais occupée par les SDIS en matière de secours à personne, sans que l'un d'entre eux puisse expliquer à lui seul cette évolution.
1. Une tendance déjà ancienne ...
Les SDIS sont chargés de la prévention, de la protection et de la lutte contre les incendies, qui constituent un coeur de métier dont ils ont l'exclusivité 5 ( * ) .
À titre supplétif , en collaboration avec les autres services et professionnels concernés, ils concourent également :
- à la protection et à la lutte contre les autres accidents, sinistres et catastrophes ;
- à la prévention des risques technologiques ou naturels ;
- aux secours d'urgence aux personnes victimes d'accidents, de sinistres ou de catastrophes ainsi qu'à leur évacuation.
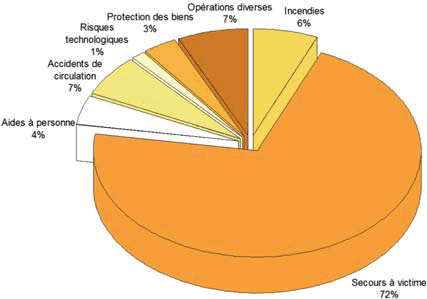
Cette dernière mission, en principe supplétive, représente aujourd'hui en moyenne 76,6 % des interventions des SDIS, la lutte contre les incendies seulement 7 % 6 ( * ) . En 2014, les sapeurs-pompiers avaient effectué une intervention toutes les 7,3 secondes dont 3 248 900 interventions de secours et d'aide à la personne, soit 75,65 % du total de leur activité. En 2015, ce secteur a connu une nouvelle progression de + 5,1 %, soit 165 000 interventions supplémentaires. Ainsi que le remarque le rapport d'évaluation de l'application du référentiel SAP/AMU 7 ( * ) , « Dans la mesure où toutes doivent faire l'objet d'une régulation médicale, préalable ou a posteriori , ce sont donc près des trois quarts des interventions des SDIS qui doivent être menées en liaison avec les médecins régulateurs du SAMU ».
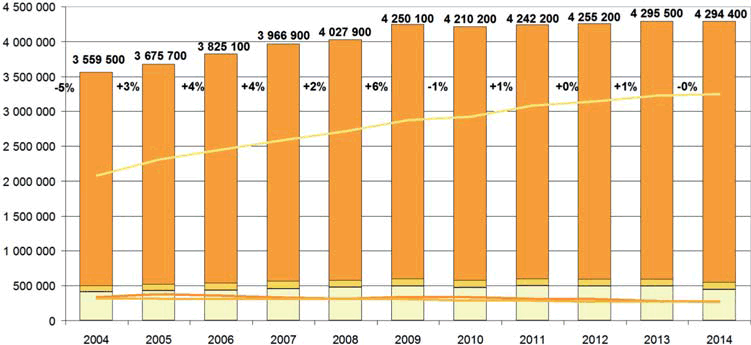
Comme le montre le graphique suivant, si entre 2004 et 2014, le nombre des interventions des SDIS a crû de 20 %, les interventions de secours à personne ont crû de plus de 55 %. Le rapport entre les interventions des SDIS au titre des incendies avec celles relatives au secours à personne était d'un pour six en 2004, il est de un pour douze en 2014. Vos rapporteurs partagent le constat de la Cour des comptes selon lequel « avec les secours à personne et les interventions diverses, plus de 80 % de l'activité des sapeurs-pompiers recouvrent des missions pour lesquelles les SDIS interviennent, en principe, à titre supplétif, en liaison ou non avec d'autres services ».
|
Évolution des interventions des SDIS entre 2004
et 2014
Source : Direction générale de la
sécurité civile et de la gestion des crises,
|
|
Répartition des interventions des SDIS entre
2004 et 2014
Source : Source : Direction
générale de la sécurité civile et de la gestion des
crises,
|
Cette tendance de fond cache cependant de fortes disparités entre les départements : la part du secours à personne dans le total des interventions des SDIS s'échelonne entre 55,5 % dans la Sarthe et à 87,2 % dans le Lot.
En 2013, la progression du secours à personne au sein de l'activité des SDIS était particulièrement significative pour le secours en mer et en montagne (respectivement + 12 % et + 4 %), à la suite de malaises liés à une activité sportive (+ 4 %), la recherche de personnes (+ 15 %), le secours en eaux intérieures ou piscines (+ 9 %). Depuis plusieurs années, on constate également une hausse des interventions des SDIS pour état d'ivresse sur la voie publique : en Maine-et-Loire par exemple, ces interventions ont augmenté de 39 % en 2015 et de 200 % en dix ans !
2. ... renvoyant à un dédoublement fonctionnel des secours peu rationnel
Les réponses au questionnaire de vos rapporteurs ont mis en évidence que cette montée en puissance du secours à personne ne peut s'expliquer par la seule popularité des pompiers, même si elle joue certainement un grand rôle. D'autres facteurs institutionnels ou financiers sont également à prendre en compte : l'intervention croissante des sapeurs-pompiers dans des missions qui, par nature et fonction, relèvent du SAMU s'explique aussi par un cadre légal et réglementaire qui entretient chez les usagers la confusion sur les rôles des uns et des autres.
a) Un « brouillage » des compétences respectives du « 15 » et du « 18 »
Un constat s'impose en effet : le service public de l'aide médicale urgente n'est pas clairement organisé et les moyens, pourtant conséquents, qui y sont consacrés ne sont pas rationnellement utilisés. Il y a là, à tout le moins, matière à s'interroger sur la définition des missions des uns et des autres ainsi que sur les moyens qui leur sont en conséquence affectés.
Sans perdre de vue qu'une clarification réglementaire, qui ne serait pas assortie des moyens de la mettre en oeuvre, serait une duperie.
Rappelons que les services d'aide médicale urgente (SAMU) et les structures mobiles d'urgence et de réanimation (SMUR) sont les acteurs essentiels de l'aide médicale urgente dont l'objet est « de faire assurer aux malades, blessés et parturientes, en quelque endroit où ils se trouvent, les soins d'urgence appropriés à leur état » 8 ( * ) .
Les SAMU sont chargés 9 ( * ) « de déterminer et déclencher, dans le délai le plus rapide, la réponse la mieux adaptée à la nature des appels ; de s'assurer de la disponibilité des moyens d'hospitalisation publics ou privés adaptés à l'état du patient, compte tenu du respect du libre choix et font préparer son accueil ; d'organiser le cas échéant, le transport dans un établissement public ou privé et de veiller à l'admission du patient ». La spécificité des missions du SAMU est de renvoyer à une logique de régulation, le médecin régulateur du SAMU déterminant et déclenchant la réponse médicale qu'il estime la plus adaptée à l'état du patient, et en l'orientant, au besoin, vers l'unité d'hospitalisation la plus appropriée.
Les SMUR, quant à eux, assurent une mission de « médicalisation hors les murs », à travers, d'une part, la prise en charge des patients dont « l'état requiert de façon urgente une prise en charge médicale et de réanimation » 10 ( * ) et, d'autre part, pour les transferts inter-hospitaliers.
À côté des SAMU-SMUR, les transporteurs sanitaires privés apportent également un concours à l'aide médicale urgente. L'agrément dont ils bénéficient leur ouvre droit à titre principal à la participation à l'aide médicale urgente et, à titre subsidiaire, aux missions de transport sanitaire sur prescription 11 ( * ) .
Depuis plusieurs années, émerge un troisième acteur, les services départementaux d'incendie et de secours (SDIS). Les missions exercées au titre du secours à personne en font désormais un acteur incontournable aux côtés des SAMU. Ce rôle croissant des SDIS en matière d'aide médicale urgente renforce la nécessité d'une meilleure coordination entre les intervenants, dans un souci d'efficacité et de bon usage des moyens. Très présents en ville, les SDIS, de suppléants en zone rurale, sont devenus essentiels.
|
Résumé des principes S'ils sont chargés « des secours d'urgence aux personnes victimes d'accidents, de sinistres ou de catastrophes », les SDIS interviennent en coordination avec les services d'aide médicale d'urgence (SAMU), à la suite d'un appel au centre de traitement de l'alerte géré par le SDIS, qui déclenche un départ réflexe. Lorsque la gravité de la situation sanitaire est incertaine, une coordination entre le SDIS et le médecin régulateur du SAMU s'opère. La mission des SAMU consiste 12 ( * ) à « répondre par des moyens exclusivement médicaux aux situations d'urgence », à partir d'une appréciation par téléphone et par un médecin, de la situation médicale. Une fois la régulation médicale opérée, le SAMU peut faire appel au SMUR pour un transfert médicalisé, ou à un transporteur sanitaire privé pour un transport non médicalisé vers le service d'urgence d'un établissement de santé, ou encore au SDIS. Les ambulanciers privés ont pour mission la prise en charge des urgences pré-hospitalières à caractère sanitaire qui ne nécessitent pas la présence d'un médecin. Un SDIS ne peut pas être sollicité par le régulateur du centre « 15 » pour un simple transport sanitaire, sauf en cas de carence ambulancière privée, c'est-à-dire si aucune ambulance privée n'est disponible. Cette carence donne droit à un défraiement du SDIS par l'assurance maladie sur des bases tarifaires réglementaires. |
Les observations formulées par les SDIS en réponse au questionnaire adressé par vos rapporteurs révèlent, s'il en était besoin, le flou qui règne dans la mise en oeuvre, au quotidien, des compétences de chacun.
Quelques exemples :
- le SDIS du Lot déplore l'absence de clarté dans la fixation des compétences des différents intervenants au secours à personne en notant que la plupart des hôpitaux situés hors zone urbaine ne disposent pas de moyens de transport des victimes ;
- le SDIS de Charente dénonce une compétence partagée entre plusieurs services dépendant de différents établissements publics et privés, un « périmètre d'intervention complexe et parfois confus dans l'interprétation du référentiel commun », en s'appuyant sur l'exemple de l'urgence vitale partagée entre secteur privé et SDIS ;
- le SDIS du Tarn note que le choix du médecin régulateur ne respecte pas toujours le logigramme du protocole opérationnel et, donc, les missions du SDIS ;
- un défaut de rigueur de la régulation médicale conduit à l'intervention des sapeurs-pompiers pour des urgences qui n'en sont pas, déplore le SDIS de Côte d'Or.
b) Le « départ réflexe », ressort de la réactivité des SDIS
L'intervention des SDIS repose sur le principe du « départ réflexe », qui a succédé à celui du « prompt secours » : il permet d'engager les moyens des sapeurs-pompiers avant régulation médicale par le SAMU lorsque le délai de la réponse à l'appel est de nature à induire une perte de chance pour la personne en détresse. Il est mis en jeu dans trois cas :
- en cas de détresse vitale identifiée à l'appel du « 18 ». Si celle-ci n'est pas identifiée ou identifiable mais suspectée par l'opérateur recevant l'appel, un départ réflexe est alors justifié ;
- pour les interventions sur la voie publique ou dans les lieux publics ;
- pour certaines circonstances de l'urgence présentant des risques particuliers.
La régulation médicale intervient ensuite dans les meilleurs délais afin de s'assurer de la pertinence des moyens déjà engagés pour les compléter le cas échéant par l'envoi parallèle de véhicules du SMUR. L'absence de régulation médicale préalable est parfois inévitable en cas d'incertitude.
À la suite de la mission conjointe des inspections générales des affaires sociales et de l'administration ( cf. supra ), les motifs de départ réflexe des sapeurs-pompiers ont été actualisés par un arrêté interministériel du 5 juin 2015 13 ( * ) . Celui-ci ouvre aussi la voie à des circonstances supplémentaires tant en ce qui concerne les situations et conditions de réalisation du dommage que de son lieu de survenue : « Cette liste n'est pas exhaustive et peut localement faire l'objet d'ajouts consensuels notamment en ce qui concerne les lieux publics et les établissements recevant du public ». S'il s'agit d'une souplesse parfaitement compréhensible pour tenir compte des particularités locales, il importe que chaque partie délimite clairement les motifs complémentaires de cet élargissement des compétences du « 18 ». Ces ajouts doivent par ailleurs permettre d'améliorer le service à la population, remarque qui vaut pour l'ensemble du territoire.
Si le départ réflexe permet aux SDIS d'envoyer les moyens de secourir une personne dont la survie est mise en jeu, même en cas d'incertitude, le risque est, comme le souligne la Cour des comptes, de « générer des doublons injustifiés dans les interventions ». D'autant qu'aucune disposition n'empêche les SDIS d'intervenir dans les cas où leur présence n'est pas utile, ce qui peut expliquer une partie de la croissance du secours à personne dans leur activité.
D'où la nécessité d'une régulation commune capable de répondre très rapidement aux appels.
Toujours selon la Cour des comptes, le référentiel commun « organisation du secours à personne et de l'aide médicale urgente » du 25 juin 2008 a paradoxalement accru la place du départ réflexe, celui-ci pouvant intervenir à la suite des appels arrivant au « 15 » et être mis en oeuvre pour des motifs plus nombreux. Elle s'est d'ailleurs étonnée que pour des problèmes strictement médicaux, « les textes entérinent une diminution du rôle de la régulation médicale. Ce référentiel, qui valide, certes, des pratiques qui existaient déjà, de fait, dans de nombreux départements, confère donc un rôle supplémentaire aux SDIS dans l'intervention sanitaire d'urgence, mais sans régulation médicale préalable. La possibilité d'une utilisation redondante des moyens s'en trouve accrue. »
Cette situation a conduit, selon les différents représentants des ambulanciers, à un transfert de compétences entre les SAMU et les SDIS, en raison de la difficulté de trouver un médecin libéral de permanence, de la saturation des moyens hospitaliers et des temps d'attente du déclenchement d'une intervention.
Les SAMU en effet agissent après analyse des besoins du patient et les SDIS en application du principe de précaution.
Est-il illusoire d'espérer des moyens de régulation suffisamment efficaces permettant de concilier précaution et bon usage des moyens ?
Car ce succès des SDIS a sa contrepartie : les sapeurs-pompiers sont de plus en plus présents pour des interventions de « bobologie » ne relevant pas de leurs missions. Même si, comme l'ont noté plusieurs SDIS, le refus d'intervenir « ne fait pas partie du logiciel des sapeurs-pompiers ».
Le SDIS de Dordogne, par exemple, constate une sur-sollicitation des sapeurs-pompiers pour des opérations hors urgence ou de détresse vitale par des abonnés au service de télésurveillance à domicile 14 ( * ) . Le SDIS de la Haute-Vienne relève, quant à lui, un triplement, en 10 ans, du nombre de ces interventions qui représentent désormais 10 % de son activité.
Face à cette situation, plusieurs SDIS ont abandonné certaines des missions ne relevant pas stricto sensu de leurs attributions (guêpes, ascenseur) ou bien les facturent ( cf . infra ). Pour M. Jehan-Éric Winckler, membre de l'association du corps préfectoral et des hauts fonctionnaires du ministère de l'intérieur, l'efficacité du système de secours a engendré une forme de déresponsabilisation de nos concitoyens qui font de plus en plus appel aux SDIS pour des interventions de convenance.
Les SDIS sont en quelque sorte victimes de leur proximité et de leur efficacité.
c) Une réponse à la désertification médicale dans une partie importante du territoire
La part croissante du secours à personne dans l'activité des SDIS s'explique également par l'évolution de la carte médicale et par la diminution des permanences médicales de proximité, en particulier dans les territoires ruraux.
Pour certains SDIS, la multiplication d'interventions ne présentant pas d'urgence est liée à la désertification médicale. Pour nos concitoyens, le maillage territorial des casernes de sapeurs-pompiers compense en quelque sorte la désertification médicale - réelle ou ressentie - parfois aggravée par les restructurations de la carte sanitaire. Les SDIS, qui jouissent d'un maillage équilibré sur l'ensemble du territoire national, sont en effet perçus comme un service public de santé de proximité dans les territoires les moins densément peuplés, les plus enclavés, privés d'une présence suffisante de certaines spécialités médicales. Ils sont également perçus comme un « remède » à l'isolement des populations les plus fragiles.
Alors tirons-en les conséquences en cessant de faire comme si le problème n'existait pas et que la couverture de l'ensemble du pays par la médecine libérale fonctionnait toujours à la satisfaction générale.
La répartition des 6 897 centres de secours est à mettre en regard de l'organisation SAMU-SMUR qui repose principalement sur les établissements hospitaliers d'une certaine taille.
|
L'effectif des SMUR 463 point SMUR répartis sur le territoire en 2013 (dernier effectif connu), soit : - 411 point SMUR implantés dans un établissement hospitalier public doté d'un service d'urgence ; - 50 antennes SMUR adossées à un établissement non pourvu d'un service d'urgence ; - 2 points SMUR rattachés à un établissement privé pourvu d'un service d'urgence. |
Compte tenu de ce maillage, les SDIS deviennent la porte d'entrée des services médicaux et d'urgence, dans ces territoires. Ainsi, pour le bataillon des marins-pompiers de Marseille, le « désengagement chronique de certains acteurs de la permanence des soins au premier rang desquels les médecins libéraux sur lesquels ne pèse plus aucune obligation de garde » explique une part croissante du secours à personne dans l'activité des SDIS. En outre, il constate une « augmentation de la demande [des SDIS] par les populations les plus précarisées qui n'ont pas accès par manque de moyens financiers ou par la localisation de leur habitat aux dispositifs libéraux de permanence des soins ambulatoires » ainsi qu'un sous-dimensionnement de ces permanences. Le constat du SDIS de Charente-Maritime est similaire ; il estime que si un certain nombre de tâches incombe désormais aux SDIS, c'est afin de pallier l'absence de praticiens dans les territoires ruraux ou les moins accessibles confrontés à la difficulté d'accéder à la médecine libérale hors rendez-vous. Enfin, l'une des causes de la croissance des missions de secours à personne du SDIS des Alpes-de-Haute-Provence est liée à l'éloignement des zones rurales et périurbaines du département aux lieux de stationnement des SMUR.
Cependant, ces facteurs n'expliquent toujours pas, à eux seuls, la part croissante du secours à personne dans l'activité des SDIS.
d) Une organisation sous-optimale
La part sans cesse croissante du secours à personne dans l'activité des sapeurs-pompiers renvoie à la nécessité de faire face aux évolutions du paysage médical, notamment aux restrictions budgétaires des établissements de soins. L'intervention des SDIS a permis d'y suppléer à la charge des collectivités territoriales. Solution de facilité bien tentante qui ne va pas sans effets pervers.
• Des incohérences dans le traitement de l'alerte
Elles procèdent de la coexistence de deux plateformes distinctes pour répondre aux appels d'urgence. Si le « 15 » est dédié au traitement des urgences médicales, force est de constater qu'un grand nombre d'entre elles transitent par le « 18 » de la sécurité civile qui doit en conséquence les transférer au centre de réception et de régulation des appels (CRRA) du « 15 ». Celui-ci d'ailleurs fait de même pour les appels égarés concernant les pompiers. Or, deux plateformes, c'est autant d'opérateurs, de moyens techniques nécessaires au fonctionnement de chacune d'entre elles.
Pourtant, la mutualisation de la gestion de l'alerte permet là où elle a été mise en place de réaliser des gains. Le SDIS de l'Ariège, à titre d'exemple, mesure les économies de personnel en résultant à 6 ETP pour chaque structure, soit, pour le SDIS, la moitié du personnel qui y est affecté (6 sapeurs-pompiers professionnels chefs de salle et 6 opérateurs).
Une autre difficulté résulte de l'absence de logiciel commun SDIS/SAMU qui contraint à l'installation d'une interconnexion, ce qui génère donc des coûts supplémentaires.
• Les faiblesses de l'organisation territoriale de la santé
Les éléments recueillis par vos rapporteurs font apparaître plusieurs déficiences de l'organisation de l'urgence médicale dans certains départements, lesquelles se répercutent sur l'activité des sapeurs-pompiers.
Il s'agit d'abord de l'organisation des permanences de soins ambulatoires qui peuvent être sous-dimensionnées. Tel est le cas dans les Bouches-du-Rhône : le bataillon des marins-pompiers de Marseille (BMPM) relève notamment le désengagement des médecins libéraux. De son côté, le SDIS de la Charente-Maritime mentionne la disparition totale de la permanence dans son périmètre. Ces défaillances impliquent alors le transport des personnes vers les services d'urgence.
Autre dysfonctionnement, celui de l'indisponibilité des transporteurs privés. Certains SDIS notent à cet égard une augmentation des carences ambulancières. À cela, plusieurs explications : organisation de la profession et dimensionnement des entreprises, répartition des ambulances sur le territoire - moins présentes dans les secteurs ruraux -, absence d'ambulances dans certaines zones rurales en nuit profonde... Inversement, pour M. Bernard Pelletier, président de la fédération nationale des ambulanciers privés (FNAP), certains SAMU sont plus enclins à appeler les sapeurs-pompiers qu'à activer les ambulanciers.
D'où les difficultés constatées dans l'organisation des gardes qui pourtant fonctionnent de façon satisfaisante dans d'autres départements, comme en Loire-Atlantique. Si ce département bénéficie d'un réseau dense et de la géolocalisation des véhicules permettant d'évaluer les délais d'engagement par le SAMU, ce résultat tient aussi à l'organisation mise en place avec la présence d'un coordinateur au sein de la régulation médicale sur des plages horaires déterminées.
Par ailleurs, les tableaux de garde prévus par les schémas régionaux d'organisation sanitaire (SROS) ne sont pas toujours parfaitement respectés, que ce soit par les médecins ou par les transporteurs sanitaires privés.
Autre facteur de confusion, une information parfois hasardeuse quant à la disponibilité des lits à l'hôpital, ce qui entraîne des réorientations dans le transport des malades, un inconfort pour celui-ci et la prolongation de la mobilisation des moyens opérationnels des SDIS.
Enfin, la saturation des services d'urgence contribue à immobiliser déraisonnablement les moyens opérationnels des sapeurs-pompiers. Durant le temps d'attente à l'accueil des urgences, les équipages sont indisponibles pour d'autres interventions. À Marseille, le délai moyen de prise en charge des victimes s'élève à 25 mn dans certaines structures. À Angers, l'attente aux urgences est parfois de 40 mn.
• Une sous-utilisation des services de santé et de secours médical (SSSM)
Créés il y a plus de deux siècles pour assurer le soutien sanitaire des sapeurs-pompiers en intervention et soigner les victimes d'asphyxie, les missions des SSSM se sont élargies au cours des dernières décennies, ce qui ne plaît pas à tout le monde.
|
Les services de santé et de secours médical Aujourd'hui présents dans chaque SDIS 15 ( * ) , ils exercent toujours leurs attributions originelles auxquelles se sont principalement ajoutées la médecine professionnelle, d'aptitude et de prévention des sapeurs-pompiers, la formation des sapeurs-pompiers au secours à personne, la gestion de la pharmacie à usage intérieur (médicaments et matériels médico-secouristes nécessaires aux interventions) et la participation aux opérations des SDIS impliquant des animaux ou concernant les chaînes alimentaires ainsi qu'au secours d'urgence 16 ( * ) . Il comprend des médecins, pharmaciens, infirmiers, vétérinaires, soit plus de 10 000 personnes à 95 % sapeurs-pompiers volontaires. 204 médecins, 98 pharmaciens et 196 infirmiers sous statut professionnel assurent l'encadrement des services. |
Les SSSM sont l'objet de différents conflits, le principal touchant à leur place dans le secours à victime. Les médecins du SAMU se plaignent parfois de leur comportement considérant qu'ils prétendent à intervenir à la place des personnels des SMUR, notamment celle des infirmiers. Difficulté tenant peut-être au fait que les volontaires sont souvent des infirmiers hospitaliers, voire du SMUR. Dans certains cas signalés à vos rapporteurs, leurs interventions ne tenaient pas toujours compte de l'organisation des permanences de l'hôpital. Ainsi que le soulignait M. Sébastien Delavoux, secrétaire général pour le collectif CGT des SDIS, cette double appartenance peut créer des difficultés d'effectifs opérationnels dans les deux structures. Est également visée la formation des médecins du SSSM qui ont d'abord une expérience de médecine du travail puisqu'elle est leur première mission.
Parallèlement, certains médecins sapeurs-pompiers s'interrogent sur la création des médecins correspondants du SAMU qui sont parfois d'anciens volontaires du SSSM. Ils considèrent que leur fonction n'est pas suffisamment exploitée. Plus généralement, l'association nationale des infirmiers sapeurs-pompiers (ANISP), par la voix de son président, M. Franck Pilorget, considère que le SSSM n'est pas respecté et note l'absence de médecin ou d'infirmier sapeur-pompier au centre de traitement de l'alerte (CTA) du « 18 », le seul référent étant le SAMU.
• Une répartition opérationnelle des hélicoptères précédée d`aucune réflexion d'ensemble
Chacun des trois numéros d'urgence - « 15 », « 17 » et « 18 » - dispose de sa propre flotte d'hélicoptères.
|
Les héliSMUR Les aéronefs (au nombre de 45 selon les derniers chiffres connus) sont loués auprès d'opérateurs privées, dans le cadre de marchés publics, par les établissements de santé autorisés par l'ARS à exercer une activité de médecine d'urgence. Les pilotes, les assistants de vol et le personnel de maintenance sont employés par l'entreprise privée. Les hélicoptères de la gendarmerie nationale La flotte de la gendarmerie nationale comprend 56 hélicoptères répartis en trois groupes : - 15 EC 145 biturbines opérant essentiellement dans les unités de montagne de métropole et d'outre-mer, à Villacoublay pour les unités des forces d'intervention, et en Guyane ; - 15 EC 135 biturbines dédiés aux missions de sécurité publique générale au profit des forces de police (gendarmerie et police nationales) ; - 26 écureuils implantés dans les unités métropolitaines de plaine et littorales ainsi que dans les unités ultramarines. En 2014, les pelotons de gendarmerie de haute montagne (PGHM) ont effectué 4 425 interventions de secours et d'assistance, dont 2 507 assistées d'un hélicoptère. Les hélicoptères de la sécurité civile Le groupement d'hélicoptères de la sécurité civile (État) est constitué de 35 hélicoptères EC145 d'abord destinés aux missions de secours à personne et d'aide médicale urgente puis aux missions de police en subsidiarité des moyens aériens de la gendarmerie. Ces appareils sont rattachés aux 24 bases opérationnelles dont 21 en métropole et 3 outre-mer (2 aux Antilles, 1 en Guyane). S'y ajoutent sept détachements temporaires. L'échelon central du groupement est situé à Nîmes Garons. Il s'occupe de la préparation et de la formation des équipages ainsi que de la maintenance des appareils et du soutien des bases. En 2015, les missions de secours à personne ont représenté 81,24 % du total des missions, soit 16 038 personnes secourues (+ 2,08 % par rapport à 2014), une personne toute les 33 minutes. Le coût d'une mission de secours est évalué à 2 794 euros par la DGSCGC qui avait observé en 2015 « une nette progression des secours SMUH (...) par rapport à la même période de 2014 et ce malgré l'implantation d'hélicoptères du SAMU à proximité des bases de la sécurité civile (Clermont-Ferrand, Besançon) ».
Source : éléments recueillis
auprès du ministère des affaires sociales et de la
santé
|
Ainsi que le remarquaient les représentants de SAMU de France, la politique d'emploi des hélicoptères n'est ni claire ni logique. Les moyens héliportés soulèvent un double problème : celui de leur implantation et celui de leur utilisation.
Sur le premier point, chacune des trois autorités - sécurité civile, gendarmerie et santé - décide seule du format et de la localisation de sa flotte selon ses missions : le secours à la population ; l'ordre public, excepté le secours en montagne, confié aux gendarmes et aux CRS à une époque où la sécurité civile n'était pas structurée ; l'urgence médicale.
L'absence de règles relatives à l'implantation des hélicoptères, ajoutée à la coexistence des trois flottes, ne donne aucune assurance sur la pertinence des choix au regard des caractéristiques des territoires. Certes, la gendarmerie nationale a récemment révisé sa carte des moyens héliportés, mais c'est uniquement en la calant sur ses brigades afin qu'un détachement soit à 30 mn d'un autre. Comme l'a indiqué à vos rapporteurs le lieutenant-colonel Jean-Jacques Bozabalian, responsable de l'état-major interministériel de la zone de défense et de sécurité Sud (EMIZ) par intérim, un certain nombre de territoires devraient accueillir une base en raison de leur nature rurale. Mais il rejette l'idée de critères homogénéisant les implantations territoriales afin de tenir compte d'autres contraintes et ne pas affaiblir les synergies nécessaires, particulièrement dans les circonstances de crise telle la survenance d'une crue.
Si les gendarmes (les « bleus ») et le SAMU (les « blancs ») décident de l'emploi de leurs appareils, une part de l'activité du groupement des hélicoptères de la sécurité civile relève de la décision des seuls SAMU, sans aucun droit de regard sur le bien-fondé de leur demande.
Selon les informations recueillies par vos rapporteurs lors de leur déplacement dans la zone de défense et de sécurité Sud, une instruction de 1992 fixe clairement les règles d'emploi des hélicoptères de la sécurité civile : le département siège de la base gère directement les missions tandis que les autres départements doivent saisir le centre opérationnel de zone (COZ), à charge pour celui-ci de leur fournir un appareil. En revanche, les relations avec la gendarmerie n'ont pas été formalisées. Elles fonctionnent de façon satisfaisante par la grâce des bonnes relations établies entre les deux entités. Cependant, hors les cas d'urgence, les gendarmes apprécieront le bien-fondé de la demande. Reste que l'ensemble fonctionne plutôt bien au niveau zonal. Mais les relations avec les SAMU s'avèrent plus complexes faute de relations directes entre les deux services : le COZ est saisi par l'intermédiaire du centre opérationnel départemental d'incendie et de secours (CODIS). Rappelons que la sécurité civile ne dispose pas d'un droit de regard sur la pertinence de la demande : le médecin régulateur est investi du choix des moyens.
Le Commandant Fabrice Chassagne, chef du centre opérationnel de zone, a illustré les difficultés qui peuvent en résulter par un exemple récent survenu un soir de match du dernier Euro de football, alors qu'il importait de préserver la disponibilité des pilotes dans l'hypothèse d'un incident : le SAMU a actionné le COZ pour un transport interhospitalier entre Orange et Marseille, l'héliSMUR ne pouvant, selon lui, l'assurer. Compte tenu du délai de préparation de l'appareil de la sécurité civile, le transfert par la route aurait été plus rapide.
De son côté, Mme Marie-Claude Dumont, conseiller médical du directeur général de l'ARS PACA et conseiller sanitaire de la zone de défense Sud, regrettait un manque de lisibilité sur les indicateurs qualitatifs de sortie héliportée. Le Dr Marc Fournier, médecin référent du SAMU des Bouches-du-Rhône, soulignait le recours indispensable, en raison de leurs caractéristiques techniques, aux hélicoptères de la sécurité civile pour le secours en milieu périlleux. Mais il regrettait l'indisponibilité, parfois durant plusieurs jours, de ces appareils mobilisés par d'autres missions (inondation ...) alors que la médecine d'urgence doit pouvoir s'appuyer sur une continuité d'emploi des aéronefs. Il appelait en conséquence à la définition de critères d'emploi des hélicoptères.
Un groupe de travail a été créé entre la DGSCGC et la direction générale de l'organisation des soins (DGOS) sur l'usage des hélicoptères des « blancs » et de la sécurité civile (les « rouges ») en 2014. Lors de sa première réunion, plusieurs mesures ont été retenues dont le gel de toute nouvelle implantation sans concertation entre les deux ministères de l'intérieur et de la santé, l'établissement d'une doctrine d'emploi commune sur le secours primaire et le transport interhospitalier et la fixation d'indicateurs communs. On attend toujours ses conclusions en voie de finalisation. On ne doute pas qu'elles seront pesées ( cf. DGSCGC).
* 1 Cf. loi n° 96-369 du 3 mai 1996 relative aux services d'incendie et de secours.
* 2 Paris et les trois départements de la petite couronne - Hauts-de-Seine, Seine-Saint-Denis et Val-de-Marne - relèvent de la compétence de la brigade de sapeurs-pompiers de Paris (BSPP) dont l'organisation est spécifique.
Pour sa part, le bataillon de marins-pompiers de Marseille (BMPM) intervient sur la zone recouvrant la commune de Marseille, l'aéroport de Marseille-Provence, le secteur occupé par la société Airbus Helicopters et les bassins ouest du grand port maritime de Marseille (GPMM) (quais, appontements et plan d'eau situé dans ses limites administratives).
* 3 À l'exception des pompiers de la BSPP et du BMPM qui sont des militaires.
* 4 Cf. Les statistiques des services d'incendie et de secours 2015 - Premières tendances (publiées par la direction générale de la sécurité civile et de la gestion des crises (DGSCGC).
* 5 Art. l. 1424-2 du code général des collectivités territoriales (CGCT).
* 6 Cf. Les statistiques des services d'incendie et de secours 2015 - Premières tendances (publiées par la direction générale de la sécurité civile et de la gestion des crises (DGSCGC).
* 7 Cf . Évaluation de l'application du référentiel d'organisation du secours à personne et de l'aide médicale urgente. Rapport définitif établi par M. Jean-François Benevise, IGAS, Mme Sophie Delaporte, IGA, et M. Maximilien Becq-Giraudon, IGA (juin 2014).
* 8 Article L. 6311-1 du code de la santé publique.
* 9 Article R. 6311-2 du code de la santé publique.
* 10 Article R. 6123-15 du code de la santé publique.
* 11 Article R. 6312-11 du code de la santé publique.
* 12 Article R. 6311-1 du code de la santé publique.
* 13 Arrêté du 5 juin 2015 portant modification de l'annexe I et de l'annexe VI du référentiel commun d'organisation du secours à personne et de l'aide médicale urgente du 25 juin 2008.
* 14 Laquelle a d'ailleurs entraîné une délibération du conseil d'administration du SDIS pour participation aux frais de 206 euros en cas d'appel abusif.
* 15 Cf. art. L. 1424-1 du code général des collectivités territoriales.
* 16 Cf. art. R. 1424-24 du code précité.