C. UNE RÉFORME DE L'AME S'IMPOSE POUR GARANTIR LA SOUTENABILITÉ DE LA DÉPENSE
1. Le contrôle et la lutte contre la fraude ne sauraient suffire à contenir la progression de la dépense d'AME
|
La fin de la modération de la progression de la
dépense d'AME
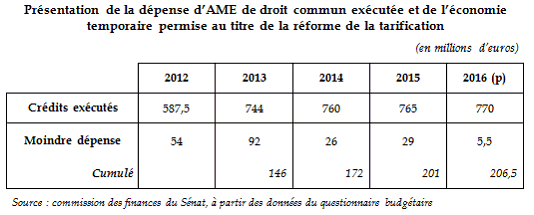
Dans le cadre de la généralisation progressive de la tarification à l'activité des établissements publics de santé 18 ( * ) , la loi de finances rectificative pour 2011 a modifié les modalités de tarification des séjours à l'hôpital des bénéficiaires de l'AME , en vue de les rapprocher de celles des assurés sociaux. La facturation sur la base du tarif journalier de prestation (TJP), à savoir un prix de journée propre à chaque hôpital, est plus élevé que la tarification à l'activité. Ainsi, l'évaluation de l'Agence technique de l'information hospitalière (Atih) en 2012 concluait que les montants facturés selon les nouvelles règles de calcul étaient inférieurs de 25 % au montant comptabilisé précédemment. Cette réforme a contribué à diminuer la dépense d'AME de droit commun par rapport à son évolution tendancielle sur les exercices de 2012 à 2015 inclus : - la moindre dépense atteint ainsi 92 millions d'euros en 2013 19 ( * ) . Toutefois, comme l'illustre le graphique ci-dessus, les économies liées à la réforme de la tarification ont été compensées par l'augmentation de la dépense imputable à l'augmentation des effectifs : l'effet volume a dépassé l'effet prix ; - parallèlement, la réduction en 2014 et la suppression totale en 2015 des coefficients de majoration des tarifs hospitaliers prévus de façon transitoire en vue de lisser l'effet pour les hôpitaux de la mise en oeuvre de la tarification à l'activité aux séjours liés à l'AME de droit commun ont également contribué à contenir l'évolution des dépenses d'AME entre 2014 et 2016.
Or les effets de la réforme de la tarification sont désormais complètement absorbés pour l'exercice 2017 , faisant redouter une accélération de la croissance de la dépense d'AME dans une plus grande proportion que l'augmentation des crédits demandés. Source : commission des finances du Sénat |
La gestion et le suivi de l'AME ont fait l'objet d'une attention particulière ces dernières années.
Les caisses primaires d'assurance maladie (CPAM) diligentent des contrôles lors de l'ouverture des droits : les personnels recueillent les pièces justificatives nécessaires et contrôlent l'identité du demandeur et la stabilité de la résidence. Les ressources font toujours l'objet d'une déclaration sur l'honneur alors même qu'elles restent difficilement vérifiables . En outre, il peut souvent être difficile de contrôler la durée de résidence de personnes séjournant irrégulièrement sur le territoire national. Les demandes d'attestation sont également instruites et soumises à un contrôle de cohérence par le centre de gestion du lieu de l'accueil, ou, à Paris, par un centre de gestion spécialisé.
Le programme 183 « Protection maladie » intégrait depuis quelques années un indicateur relatif au contrôle des ressources déclarées des bénéficiaires de l'AME, retraçant la proportion des dossiers présentant des ressources nulles faisant l'objet d'un contrôle. 3,8 % des dossiers contrôlés dans ce cadre ont ainsi fait l'objet d'un refus d'octroi d'AME en 2016 . La cible d'un contrôle complet de ces dossiers étant atteinte depuis plusieurs exercices, cet indicateur est remplacé à compter de 2018 par la mesure du pourcentage des dossiers de demande d'AME contrôlés .
10 % des dossiers d'AME ont ainsi été contrôlés en 2017, et la cible pour 2020 est fixée à 12 %.
Selon les informations communiquées, les contrôles diligentés ont permis de détecter un nombre croissant de fraudes , pour un préjudice total de 1,5 million d'euros .
En 2016, les fraudes relatives à l'AME représentent 17 % des montants de fraudes détectés et stoppés par l'assurance maladie en matière de gestion des droits. Ainsi, les modalités de gestion de l'AME de droit commun par les CPAM sont rigoureuses et les cas de fraude sont relativement rares.
Toutefois, si le renforcement des contrôles est indispensable afin d'assurer une gestion rigoureuse de l'AME, il ne constitue pas un levier de maîtrise de la dépense .
2. Au regard de la générosité du système français, une réflexion devrait s'engager sur l'opportunité d'une réforme de l'AME, seule à même de contenir la dépense de la mission « Santé »
a) Un accès gratuit aux soins large en comparaison aux dispositifs étrangers
Le système français d'AME se distingue par deux conditions d'octroi, de ressources et de durée minimale de résidence , mais se caractérise par un large panier de soins auquel l'AME donne droit.
Les systèmes d'aides médicalisées des étrangers en situation irrégulière mis en oeuvre par d'autres pays européens n'appliquent pas cette condition de durée minimale de séjour. L'encadrement de l'aide repose en réalité moins sur un ciblage de la population que sur une restriction des soins éligibles à la prise en charge gratuite au titre de la solidarité nationale.
Ces dispositifs ne sont pas similaires à l'AME et s'apparentent davantage à la prise en charge des soins urgents, sans limitation de durée de séjour dans le pays . Dans ce cadre, seuls les soins urgents, les soins liés à la maternité, les soins aux mineurs et les dispositifs de soins préventifs dans le cadre de programmes sanitaires publics sont pris en charge gratuitement.
Selon les informations transmises par la direction de la sécurité sociale :
- en Allemagne , où la loi du 1 er novembre 1993 sur les prestations accordées aux demandeurs d'asile reconnaît aux étrangers en situation irrégulière le droit de bénéficier des mêmes prestations que les demandeurs d'asile. Elle garantit l'accès gratuit aux soins urgents , à savoir le traitement de maladie graves et douleurs aigües, ainsi qu'à ceux liés à la grossesse, aux vaccinations règlementaires et aux examens préventifs. Ces prestations sont moins étendues que celles offertes par le régime de sécurité sociale ; elles ne comprennent pas, par exemple, le traitement des maladies chroniques. Lorsque l'urgence n'est pas justifiée, ces personnes ne peuvent consulter directement un médecin mais doivent, au préalable, demander une autorisation du centre d'accueil où ils résident, ce dernier assurant ensuite la prise en charge de la consultation et des médicaments. Le dispositif de l'assistance médicale est entièrement financé par les Länder , et variable d'un Land à l'autre ;
- en Belgique , où les personnes en situation irrégulière considérées comme indigentes ayant besoin de soins médicaux peuvent bénéficier de l' aide médicale urgente auprès du centre public d'action sociale (CPAS) dont elles relèvent. Les soins leur sont alors dispensés gratuitement, mais l'État fédéral ne rembourse aux CPAS que les dépenses de santé déterminées par une nomenclature , au sein de laquelle les soins de confort sont exclus ;
- en Espagne, au Danemark et en Italie , l'assistance sanitaire pour les étrangers en situation irrégulière est réduite aux cas d'urgence, de maternité ou de soins aux mineurs . En Espagne et en Italie, toutes les personnes peuvent aussi bénéficier des programmes de santé publique, notamment en matière de vaccination ou de prévention des maladies infectieuses. Le dispositif d'assistance sanitaire espagnol est financé par le budget général de l'État, avec un coût de 233 millions d'euros pour 186 000 bénéficiaires en 2013 ;
b) La nécessité absolue d'une réforme de l'AME ne fait plus doute
Afin d'assurer la soutenabilité de la dépense de la mission « Santé », une réforme en profondeur du dispositif d'AME de droit commun semble indispensable, compte tenu de l'attrition du levier de dépenses qu'ont pu représenter les opérateurs sanitaires.
Au regard de la difficulté à modérer la progression des effectifs de bénéficiaires, la réforme de l'AME pourrait consister en un recentrage des soins pris en charge sur un panier ciblant le traitement des soins urgents, des maladies graves et des mesures de médecine préventive.
Dans la mesure où les établissements publics de santé et leurs praticiens, ne peuvent, pour des raisons d'éthique professionnelle, refuser de prendre en charge certains patients, un écueil de la réforme de l'AME de droit commun serait donc d'entraîner un report de charge important vers les hôpitaux. Un dispositif de prise en charge minimale doit donc être conservé ; il apparaît plus pertinent que celui-ci continue d'être financé par le budget de l'État et en particulier par la mission « Santé » .
|
La proposition d' « aide médicale d'urgence » adoptée par le Sénat en 2015 Dans le cadre de l'examen, en première lecture, du projet de loi relatif au droit des étrangers en France - rebaptisé par le Sénat projet de loi portant diverses dispositions relatives à la maîtrise de l'immigration - le Sénat a adopté, le 8 octobre 2015, à l'initiative de notre collègue Roger Karoutchi, un amendement portant article additionnel visant à remplacer l'AME de droit commun existante par une « aide médicale d'urgence ». Ce dispositif, dont les modalités de financement seraient identiques à celles de l'AME de droit commun, prévoit : - de recentrer l'accès gratuit aux soins sur un panier plus ciblé. Seraient ainsi prises en charge gratuitement, sans avance de frais, les mesures relatives à la prophylaxie, le traitement des maladies graves et des douleurs aiguës, les soins liés à la grossesse et ses suites, les vaccinations réglementaires et les examens de médecine préventive ; - d'ouvrir ce dispositif à tout étranger en situation irrégulière dont les ressources sont inférieures au plafond de la CMU-C, sans condition de durée de résidence minimale - contrairement à la condition de résidence de trois mois actuellement en vigueur pour l'AME de droit commun. Source : commission des finances du Sénat |
|
Observation n° 6 : le dynamisme de l'aide médicale d'État de droit commun met sous tension la soutenabilité de la mission « Santé », avec une dépense exécutée en croissance de 40 % entre 2009 et 2016 et un nombre de bénéficiaires en hausse de 44 % sur la même période. |
* 18 Introduite progressivement à compter de 2004, elle est pleinement applicable aux établissements publics de santé à compter de 2012.
* 19 Questionnaire budgétaire.